機能解剖
第1中足骨頭の足底部には2つの種子骨があります。これらの種子骨は母趾内転筋腱と短母趾屈筋腱の中にあります。その機能は、以下の通りです (Aper R, 1996, http://bit.ly/33Eq61D; Aper RL, 1994, http://bit.ly/2KE1fnh)
- 1st Rayの挙上(第1中足骨の底屈)を促す
- 第1中足骨頭に生じる衝撃を吸収する
- てこの作用により内在筋の機能効率を向上させる
1st Rayに停止を持つ筋肉には、後脛骨筋、前脛骨筋、そして長腓骨筋があります (Wanivenhaus A, 1989, http://bit.ly/2Nla871)。後脛骨筋の停止は、舟状骨結節、立方骨(足底部)、内側楔状骨、第2~第4中足骨にあります。
また、前脛骨筋の停止は、内側楔状骨と第1中足骨底、そして長腓骨筋は第1中足骨底にあります。第1中足骨と内側楔状骨の間の関節(第1足根中足関節)周辺で横足弓と内側縦足弓が交差していることも、1st Rayの重要性に関係しています(Wanivenhaus A, 1989, http://bit.ly/2Nla871)。
バイオメカニクス
1st Rayは、第1中足骨と内側楔状骨によって構成されており (D’Amico JC, 1979, http://bit.ly/2TEq7hg)、歩行における足部の機能にとって、非常に重要な部分であると言われています (Hicks JH, 1953, http://bit.ly/2xvXV6k)。
従って、1st Rayにおける主要な関節は、第1足根中足関節ということになります。この関節では、矢状断面における運動(底屈と背屈)が主に発生し、それに伴い内反と外反が副次的に起こります。
また、1st Rayの運動は、内側楔状骨と舟状骨、内側楔状骨と中間楔状骨、内側楔状骨と第2中足骨(底)、内側楔状骨と第1中足骨(底)の間の関節における可動性から大きな影響を受けることがわかっています (Hicks JH, 1953, http://bit.ly/2xvXV6k)。
特に内側楔状骨と舟状骨の間の関節の運動は、1st Rayの可動性に大きな影響を及ぼしています。
1st Rayは内側縦足弓と連携して、荷重位における重要な衝撃吸収作用を持ちます。つまり、歩行周期の立脚層(表1)において、重要な機能と言うことができます。
踵接地において距骨下関節には回内(さらに踵骨の外反)が生じますが、この時、1st Rayの下制が伴います (Huang CK, 1993, http://bit.ly/2MlSjVx; Saltzman CL, 1995, http://bit.ly/2KM7hAY)。 それにより、内側縦足弓の安定化が起こります。
1. 踵接地(ヒールストライク)
2. 足底接地(フットフラット)
3. 立脚中期(ミッドスタンス)
4. 踵離地(ヒールオフ)
5. 足趾離地(トーオフ)
内側縦足弓の安定化機能は、ビーム/トラスメカニズムと呼ばれます (Birke JA, 1995, http://bit.ly/2z379aX; Dananberg HJ, 1993, http://bit.ly/2YVUPIW)。
ビームメカニズムというのは、ある負荷に対して屈曲するメカニズムのことです。踵接地の瞬間(一点支持)、内側縦足弓に挙上方向へ力が作用することで足部の安定化が起こります。

一方、トラスメカニズムは、二点支持の状態において、内側縦足弓が安定化するメカニズムのことです。足底接地(フットフラット)において、踵骨と中足骨が地面に接地(二点支持)していますが、この時、内側縦足弓はトラスとして機能しています。
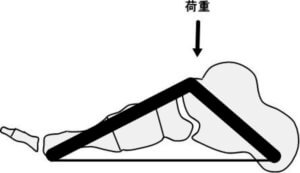
このように、ビーム/トラスメカニズムでは、1st Rayが内側縦足弓の支柱として作用しています。
1st Rayの底屈/背屈に伴う副次的運動について検証している研究も多数存在します。
しかし、1st Rayの背屈によって内反が生じたとする研究 (Grode SE, 1980, http://bit.ly/2Hafiic; Hicks JH, 1953, http://bit.ly/2xvXV6k; Kelso SF, 1982 ,http://bit.ly/30cbDrv; Lundberg A, 1989, http://bit.ly/2HcW0c1; Lundberg A, 1989, http://bit.ly/2KFbasJ; Lundberg A, 1989, http://bit.ly/2HdktxE)がある一方、外反が生じたとする研究 (D’Amico JC, 1979, http://bit.ly/2TEq7hg; Inman VT, 1974, http://bit.ly/2HcWnmV; Saltzman CL, 1995, http://bit.ly/2KM7hAY; Wanivenhaus A, 1989, http://bit.ly/2Nla871).もあり、運動学的な見解は全く一致しておりません。
これらの研究では、1st Rayを局所的かつ他動的に運動させた場合ですが、下腿部の運動との運動連鎖を検証している研究もあります。
OldenbrookとSmithらによると、下腿部の内旋に伴い1st Rayでは背屈と外反、下腿部の外旋では、底屈と内反が発生したと報告しています (Oldenbrook LL, 1979, http://bit.ly/2NcpY3u)。
また足関節の回内(閉鎖性運動連鎖)では、1st Rayにおいて背屈、さらに内反が生じたとしています (Eustace S, 1994, http://bit.ly/2H7XK63; Lundberg A, 1989, http://bit.ly/2KFbasJ; Lundberg A, 1989, http://bit.ly/2HdktxE)。
しかし、これらの運動連鎖に関しては、研究報告が大変少ないため、この結果を科学的に実証されたものとすることはできません。
一方の手で第2中足骨頭から第5中足骨頭まで固定し、もう一方の手で第1中足骨頭を底屈または背屈させることで、その可動性を検査することができます。
第1中足骨頭が底屈位または背屈位の時に、第2中足骨頭との距離を測定します。正常な機能を持つ1st Rayでは、底屈と背屈はほぼ同じ可動域を持っています。
Rootらの研究によると、この距離が底屈位または背屈位の時のいずれも5mmあったと報告されています (Root ML, 1971, https://amzn.to/2Mkw2aw)。
1st Rayの可動性亢進
1st Rayの可動性亢進は、最初にMortonによって提唱され、その後、多くの研究がなされてきました (Morton DJ, 1930, http://bit.ly/2ZhXb4g)。
また、この部位に可動性亢進が生じることで、外反母趾、制限母趾、第5中足骨への負荷の増加などが引き起こされることがわかっています (Carl A, 1988, http://bit.ly/2KF6yTq; Ito H, 1999, http://bit.ly/2YWmMQI; Johnson KA, 1994, http://bit.ly/2Z6rEhu; Klaue K, 1994, http://bit.ly/2z5VXdo)。
第1足根中足関節の背屈方向への安定性にとって、長腓骨筋の正常な機能はとても大切です (Bohne WHO, 1997, http://bit.ly/2HdcuRj; Eustace S, 1994, http://bit.ly/2H7XK63; Thordarson DB, 1995, http://bit.ly/2TFNffw)。
また、足底部の靱帯(底側足根中足靱帯や底側足根楔状靱帯)や足底筋膜(Windlassメカニズム)も1st Rayの可動性に大きく影響を及ぼしています (D’Amico JC, 1979, http://bit.ly/2TEq7hg; Huang CK, 1993, http://bit.ly/2MlSjVx; Johnson CH, 1999, http://bit.ly/2Jgx9US; Kim W, 1995, http://bit.ly/2Z9eLDp; McCarthy DJ, 1983, http://bit.ly/2z5DNIU; Thordarson DB, 1995, http://bit.ly/2TFNffw)。
1st Rayの可動性亢進は、足に様々な障害を引き起こします。この部位における可動性亢進のサインには、第1足根中足関節の過剰な背屈、内側楔状骨と中間楔状骨の離解、第2中足骨(骨皮質)の肥厚、第2中足趾節関節足底部の皮膚の肥厚があります (Morton DJ, 1930, http://bit.ly/2ZhXb4g)。
1. 第1足根中足関節の過剰背屈
2. 内側楔状骨と中間楔状骨の離解
3. 第2中足骨の肥厚
4. 第2中足趾節関節足底部の皮膚の肥厚
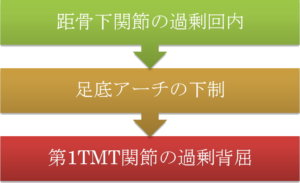
このように、1st Rayの可動性亢進は背屈方向へ生じる傾向があります。その原因として、第1足根中足(Tarsometatarsal; TMT)関節を安定化させている構造の機能低下、または距骨下関節の運動障害が考えられます。
足根中足関節(tarsometatarsal joint, TMT 関節)は中足部にある滑膜性関節であり、遠位足根骨(立方骨、楔状骨(内側、中間、外側))と中足骨(底)によって構成されています(図1)。リスフラン関節とも呼ばれています。図1[…]
歩行周期の立脚中期において、距骨下関節には回内が生じますが、この時、1st Rayには下制が生じることで、踵接地の際の衝撃吸収が行われています (Saltzman CL, 1995, http://bit.ly/2KM7hAY)。つまり、距骨下関節の運動障害は、1st Rayの運動障害へと連鎖することになります。
第1TMT関節の安定化構造には、関節包靱帯と長腓骨筋(腱)があります。また距骨下関節では回内障害(過剰回内)が好発します。
距骨下関節の過剰回内障害がある場合、踵接地(ヒールストライク)において踵骨の過剰な外反が生じます。そのため、足底アーチ(内側縦足弓)を適切な状態で維持することが困難になり、足趾離地(トーオフ)の際、第1TMT関節に過剰な背屈が生じるようになります。
また、歩行やジョギングにおいて、第1TMT関節の過剰背屈が何度も反復されることにより、関節包炎や種子骨炎等の症状へ発展することもあります。
1st Rayの可動域制限
1st Rayの可動域制限は、背屈方向に生じる傾向があります。1st Rayに正常な可動性がある場合、荷重位において背屈が発生することで衝撃吸収作用が機能しますが、背屈方向へ可動域制限がある場合、代償的に近隣関節(第1中足趾節関節など)に可動性亢進が生じる可能性があります。
これは、第1中足骨頭の足底側の皮膚に硬結(肥厚)が認められることからも明らかです。つまり、1st Rayの背屈制限に伴い、第1中足趾節関節背屈の可動性亢進が生じ、荷重位(足趾離地)において第1中足骨頭(足底)の皮膚に強い剪断力や圧迫力が加わっていることを意味しています。
また1st Rayの背屈制限に伴い、1st Rayが慢性的に底屈位(サブラクセーション)になっていることもあります。歩行周期の踵接地から足趾離地にかけて脛骨には内旋が生じますが、もし1st Rayが底屈位で固定されている場合、脛骨の内旋が著しく制限を受けます (Hamill J, 1989, http://bit.ly/2YWsmmh)。
さらに、距骨下関節の回内、さらに踵骨の外反も制限されるため、衝撃吸収作用が正常に機能しなくなります。
1st Rayと長腓骨筋
長腓骨筋は腓骨頭に起始を持ち、その腱は外果後部、腓骨筋滑車(踵骨)後部、立方骨外側を走行し、第1中足骨底の下外側と内側楔状骨の下内側に停止を持っています。
従って、長腓骨筋に適度な緊張が生じることにより、第1中足骨底と内側楔状骨には、外反力が加わり、足底アーチ(特に縦足弓)が扁平化するのを防いでいます。
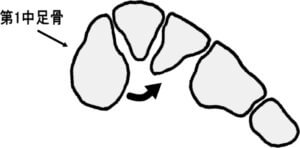
つまり、長腓骨筋の機能の一つに足底アーチ(特に内側縦足弓)の安定化があります。内側縦足弓は、荷重位において最も重要な足部安定化構造であり (Dananberg HJ, 1993, http://bit.ly/2YVUPIW; Saltzman CL, 1995, http://bit.ly/2KM7hAY)、1st Rayの機能と強い相関関係を持っています (Morton DJ, 1930, http://bit.ly/2ZhXb4g)。
歩行周期の立脚層において、長腓骨筋には伸張性収縮が生じます。これにより、1st Ray(第1中足骨底)には回内(または外反)の負荷が加わり、足底アーチ(縦足弓)の短縮、つまり安定化が起こります。このことは、1st Rayのロッキングメカニズムと呼ばれています。
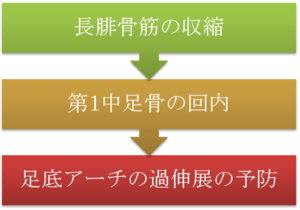
従って長腓骨筋の機能低下は、足底アーチの下制(偏平足)の原因となります。それに伴い、足底筋膜炎(腱膜炎)などの症状へと進行していきます。
足底筋膜は足底内側にある内側アーチを支えており、立位(または歩行の立脚相)において伸張されることで、地面からの衝撃吸収の役割を担っています(図1)。 図1 […]
また、長腓骨筋は1st Rayの安定化の機能も担っています。この機能は特に荷重位において顕著となります。つまり、長腓骨筋は荷重位において、1st Rayの下制(第1足根中足関節の過伸展)を防いでいます。
このことは、歩行周期の立脚中期から足趾離地にかけて、長腓骨筋の筋活動レベルが活発化するという研究結果からも裏付けられます。
また、長腓骨筋は1st Rayが過剰に内転するのも防いでいます。言い換えると、前足の外転を促す機能を持っていることになります (Bohne WHO, 1997, http://bit.ly/2HdcuRj; Thordarson DB, 1995, http://bit.ly/2TFNffw)。
つまり、長腓骨筋は母趾内転筋との拮抗作用を持っており、これは外反母趾と密接に関わりがあることを示唆しています (Johnson KA, 1994, http://bit.ly/2Z6rEhu; Klaue K, 1994, http://bit.ly/2z5VXdo)。
関節運動学のおすすめ書籍
以下の2冊は関節運動学を理解するためにとてもよい教材となります。
カパンジーで関節運動学の基礎を学び、「筋骨格系のキネシオロジー 原著第3版」でさらに詳細を理解するのがおすすめです。
関節運動学の基礎を理解しているなら、最初から「筋骨格系のキネシオロジー 原著第3版」の一択でも大丈夫です。個人的には一冊目の「筋骨格系のキネシオロジー 原著第3版」が一押しの参考書です。
運動器障害における運動・動作分析の「準拠の枠組み」となるべく,900以上のカラーイラストや表とともに理路整然とした記述で説かれている世界的名著の原著第3版の完訳版
原著1st edから査読者をつとめてきたP.D.Andrew氏を新たな監訳者に迎え,すべての章を翻訳し直しており,より読みやすく,より的確で深い理解を得られる内容となった(アマゾンより抜粋)
豊富なイラストを用いた図解,わかりやすい解説によりまとめられた,世界的名著の原著第7版の完訳版.機能解剖学の名著として高い評価を得てきたシリーズ全3巻について,待望の完訳版を同時刊行!
骨・関節・筋の機能解剖学,生体力学,運動学について,簡明で理解しやすいイラストと明解な文章でわかりやすく解説した,機能解剖学の集大成!
「III 脊椎・体幹・頭部」では,「重心」「関節」に関する新項目が追加されたほか,各巻に「解剖学用語一覧」を掲載
リハビリテーション科医,整形外科医,理学療法士,作業療法士,柔道整復師など,臨床の現場で活躍する医療職に役立つのはもちろんのこと,機能解剖学・運動学のテキストとして養成校の学生にも活用いただける内容(アマゾンより抜粋)
参考文献
- Aper R, Saltzman CL, Brown T, The effect of hallux sesamoid excision on the flexor hallucis longus moment arm. Clin Orthop Relat Res. 1996 Apr;(325):209-17 (http://bit.ly/33Eq61D).
- Aper RL, Saltzman CL, Brown TD, The effects of hallux sesamoid resection on the effective moment of the flexor hallucis brevis. Foot Ankle Int. 1994 Sep;15(9):462-70 (http://bit.ly/2KE1fnh).
- Wanivenhaus A, Pretterklieber M, First tarsometatarsal joint: anatomical biomechanical study. Foot Ankle. 1989 Feb;9(4):153-7 (http://bit.ly/2Nla871).
- D’Amico JC, Schuster RO, Motion of the first ray: clarification through investigation. J Am Podiatry Assoc. 1979 Jan;69(1):17-23 (http://bit.ly/2TEq7hg).
- Hicks JH, The mechanics of the foot. Part I: the joints. J Anat. 1953 Oct;87(4):345-57 (http://bit.ly/2xvXV6k).
- Huang CK, Kitaoka HB, An KN, Chao E, Biomechanical evaluation of longitudinal arch stability. Foot Ankle. 1993 Jul-Aug;14(6):353-7 (http://bit.ly/2MlSjVx).
- Saltzman CL, Nawoczenski DA, Complexities of foot architecture as a base of support. J Orthop Sports Phys Ther. 1995 Jun;21(6):354-60 (http://bit.ly/2KM7hAY).
- Birke JA, Franks DB, Foto JG, First ray joint limitation, pressure, and ulceration of the first metatarsal head in diabetes mellitus. Foot Ankle Int. 1995 May;16(5):277-84 (http://bit.ly/2z379aX).
- Dananberg HJ, Gait style as an etiology to chronic postural pain, part I: Functional hallux limitus. J Am Podiatr Med Assoc. 1993 Aug;83(8):433-41 (http://bit.ly/2YVUPIW).
- Grode SE, McCarthy DJ, The anatomical implications of hallux abducto valgus: a cryomicrotomy study. J Am Podiatry Assoc. 1980 Nov;70(11):539-51 (http://bit.ly/2Hafiic).
- Kelso SF, Richie DH Jr, Cohen IR, Weed JH, Root M, Direction and range of motion of the first ray. J Am Podiatry Assoc. 1982 Dec;72(12):600-5 (http://bit.ly/30cbDrv).
- Lundberg A, Goldie I, Kalin B, Selvik G: Kinematics of the ankle/foot complex: plantarflexion and dorsiflexion. Foot Ankle. 1989 Feb;9(4):194-200 (http://bit.ly/2HcW0c1).
- Lundberg A, Svensson OK, Bylund C, Goldie I, Selvik G.: Kinematics of the ankle/foot complex-part 2: pronation and supination. Foot Ankle. 1989 Apr;9(5):248-53 (http://bit.ly/2KFbasJ).
- Lundberg A, Svensson OK, Bylund C, Selvik G.: Kinematics of the ankle/foot complex-part 3: influence of leg rotation. Foot Ankle. 1989 Jun;9(6):304-9 (http://bit.ly/2HdktxE).
- Inman VT, Hallux valgus: a review of etiologic factors. Orthop Clin North Am. 1974 Jan;5(1):59-66 (http://bit.ly/2HcWnmV).
- Oldenbrook LL, Smith CE, Metatarsal head motion secondary to rearfoot pronation and supination: an anatomical investigation. J Am Podiatry Assoc. 1979 Jan;69(1):24-8 (http://bit.ly/2NcpY3u).
- Eustace S, O’Byrne J, Beausang O, Codd M, Stack J, Stephens MM, Hallux valgus, first metatarsal pronation, and collapse of the medial longitudinal arch: a radiological correlation. Skeletal Radiol 23:191-194,1994 (http://bit.ly/2H7XK63).
- Root ML, Orien WP, Weed JH, Hughes RJ, Biomechanical Examination of the Foot, vol 1. pp 80-87, edited by SA Root, Clinical Biomechanics, Los Angeles,1971 (https://amzn.to/2Mkw2aw).
- Morton DJ, Structural factors in static disorders of the foot. Am. J. Surg. 1930, 9:315-328, (http://bit.ly/2ZhXb4g).
- Carl A, Ross S, Evanski P, Waugh T, Hypermobility in hallux valgus. Foot Ankle. 1988 Apr;8(5):264-70 (http://bit.ly/2KF6yTq).
- Ito H, Shimizu A, Miyamoto T, Katsura Y, Tanaka K, Clin ical significance of increased mobility in the sagittal plane in patients with hallux valgus. Foot Ankle Int. 1999, 20:29-32 (http://bit.ly/2YWmMQI).
- Johnson KA, Kile TA, Hallux valgus due to cuneiform-metatarsal instability. South. J South Orthop Assoc. 1994 Winter;3(4):273-82 (http://bit.ly/2Z6rEhu).
- Klaue K, Hansen ST, Masquelet AC, Clinical quantitative assessment of first tarsometatarsal mobility in the sagittal plane and its relation to hallux valgus deformity. Foot Ankle Int. 1994 Jan;15(1):9-13 (http://bit.ly/2z5VXdo).
- Bohne WHO, Lee KT, Peterson MGE, Action of the peroneus longus tendon on the first metatarsal against metatarsus primus varus force. Foot Ankle Int. 1997 Aug;18(8):510-2 (http://bit.ly/2HdcuRj).
- Thordarson DB, Schmotzer H, Chon 1, Peters J, Dynamic support of the human longitudinal arch: a biomechanical evaluation. Clin Orthop Relat Res. 1995 Jul;(316):165-72 (http://bit.ly/2TFNffw).
- Johnson CH, Christensen JC, Biomechanics of the first ray. Part I: the effects of peroneus longus function. A three-dimensional kinematic analysis in a cadaver model. J Foot Ankle Surg. 1999 Sep-Oct;38(5):313-21 (http://bit.ly/2Jgx9US).
- Kim W, Voloshin AS, Role of the plantar fascia in the load bearing capacity of the human foot.J Biomech. 1995 Sep;28(9):1025-33 (http://bit.ly/2Z9eLDp).
- McCarthy DJ, The surgical anatomy of the first ray: part II: the proximal segment.J Am Podiatry Assoc. 1983 Mar;73(3):111-21 (http://bit.ly/2z5DNIU).
- Hamill J, Bates BT, Knutzen KM, Kirkpatrick GM, Relationship between selected static and dynamic lower extremity measures. Clin Biomech. 1989, 4:217-225 (http://bit.ly/2YWsmmh).
 【ボディビル歴33年】大学入学と同時にボディビルを開始。その後、現在までウエイトトレーニングを続けている。国内・海外でのボディビル大会での優勝・入賞歴多数。
【ボディビル歴33年】大学入学と同時にボディビルを開始。その後、現在までウエイトトレーニングを続けている。国内・海外でのボディビル大会での優勝・入賞歴多数。【瞑想歴19年】33歳の時、インドに3か月滞在。1日12時間のヴィパッサナー瞑想を行う。それ以来、朝晩の瞑想は欠かしていない。
【カイロプラクティック歴22年】大学卒業と同時に渡米。カリフォルニア州のカイロプラクティック免許を取得しLAにて10年臨床経験を積む。オリンピック帯同経験あり。2007年に帰国。プロフィール詳細はこちら








